PRÓTESIS TOTAL DE CADERA
¿Qué es una Prótesis Total de Cadera?
La prótesis total de cadera (artroplastia total de cadera) es una operación dirigida a reemplazar la articulación de la cadera que está deteriorada, generalmente por artrosis, o tras una fractura del cuello del fémur.
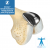
La articulación de la cadera es una articulación de tipo esférico. La esfera está formada por la cabeza del hueso del muslo (fémur) y se articula perfectamente con una cavidad que hay en la pelvis (acetábulo). La superficie de estos dos huesos está recubierta por una zona más suave y algo depresible que se llama cartílago articular. La artrosis consiste en el desgaste de este cartílago articular, quedando sin protección el hueso subyacente. Esto produce aspereza y deformidad de la articulación, que dan lugar a dolor y limitación de movimiento. Con frecuencia habrá cojera y la pierna puede quedar poco útil y algo más corta.
La operación de sustitución total de la cadera consiste en reemplazar ambas superficies: la cabeza del fémur gastada por una esfera que va unida a un vástago en el interior del fémur, y la cavidad de la pelvis (acetábulo) por una cazoleta que alberga a la esfera. Ambos componentes de la prótesis pueden fijarse al hueso por sí mismos gracias al tipo de material y a su diseño, o mediante un cemento especial en determinados casos.
Esta nueva articulación va destinada a aliviar el dolor, disminuir la rigidez y, en muchos casos, restablecer la longitud de las piernas, por consiguiente, ayuda a mejorar la movilidad.
¿Cuándo se coloca una prótesis total de cadera?
Generalmente por artrosis de cadera (desgaste) en personas mayores (a partir de 65-70 años).
Pero también en gente joven como consecuencia de fracturas de cadera u otros problemas como, por ejemplo, necrosis de la cabeza del fémur, displasia de cadera, artritis reumatoide…
¿De qué material está hecha la prótesis? ¿Cuánto dura una prótesis?
Actualmente, las partes metálicas se realizan de titanio o con aleaciones de cromo-cobalto-molibdeno. Las superficies de rozamiento (par de fricción) suelen ser cerámica-polietileno o cerámica-cerámica. La cerámica es un material muy resistente al desgaste y no libera iones metálicos por el rozamiento continuo (problema que sí existía en los modelos antiguos de par metal-metal). Los nuevos polietilenos están también diseñados para resistir el desgaste.
De cualquier modo, aunque cada vez duran más, las prótesis no dejan de ser sistemas artificiales que se desgastan con el uso. Hoy en día suelen durar un mínimo de entre 10 y 20 años. Tras ese tiempo, las que den problemas de desgaste, se deben recambiar. Afortunadamente, es habitual que duren incluso más tiempo sin molestias para el paciente.
¿Cuál es el procedimiento?
Antes de la intervención deberá estar en ayunas. Su traumatólogo le indicará la hora de la última comida. Después de esa hora no debe comer ni beber nada, ni agua.
Al ingresar, una enfermera le colocará un suero en una vena del brazo (gotero) para reponer las pérdidas de líquidos, así como para administrarle antibióticos y otros fármacos. La operación tiene lugar en un quirófano estéril. La anestesia puede ser raquídea (en la zona lumbar para dormir las piernas, conocida como “epidural”) o general, dependiendo de cada caso en particular. La intervención se realiza con el paciente tumbado de lado en la mesa de quirófano con unos apoyos especiales. Este tipo de cirugía puede presentar pérdidas de sangre que necesiten una transfusión, aunque no es lo habitual; eso estará previsto de antemano.
Tras la intervención usted pasará a su habitación. Llevará un drenaje en la herida para recoger la sangre. Eso consigue que no se acumule en la cadera y a la vez, mediante un sistema de filtrado, se puede volver a utilizar esa sangre a modo de “auto-transfusión” para minimizar las pérdidas. Llevará un cojín triangular o almohada entre las piernas para que estén separadas las primeras 48 horas. Se aconseja que no realice movimientos bruscos ni se levante hasta que se retire el drenaje y el cojín (48 horas). Estas y otras precauciones son necesarias para evitar movimientos peligrosos no deseables que pueden luxar la prótesis.
Debe colaborar con el personal de enfermería para moverse en la cama usando una barra metálica que hay sobre su cabecera, a la que puede sujetarse con los brazos, usando también su pierna no operada. De esta manera podrá levantar las nalgas de la cama, lo cual es importante para prevenir la formación de úlceras y usar el orinal de cama (cuña).
El día siguiente de la intervención se dedica a controles médicos: pérdidas de sangre, control de dolor, medicación antibiótica, control radiográfico… Debe permanecer en cama todavía.
A las 48 horas de la cirugía se realiza la primera cura de la herida, se retira el drenaje y se autoriza para sentarse y empezar a caminar con ayuda de un andador o dos muletas. La primera vez debe ir poco a poco para evitar mareos: incorpore el cabecero de la cama, siéntese en la cama con las piernas colgando, póngase de pie junto a la cama apoyado en en andador e inicie la marcha apoyando completamente la pierna operada. Puede entonces sentarse en una silla, ir al baño y pasear por dentro y fuera de la habitación. Descanse cuando lo necesite. Eleve la pierna operada si se hincha.
Si va caminando y los controles médicos son correctos será dado de alta al 3º o 4º día de la cirugía. Se le indicará entonces todo lo que debe hacer en casa: curas y cuidados de la herida, medicación que debe tomar, ejercicios y fisioterapia necesarios, así como su fecha para la primera revisión en la consulta de su traumatólogo, aproximadamente a las 4-6 semanas.
¿Qué precauciones debo tener?
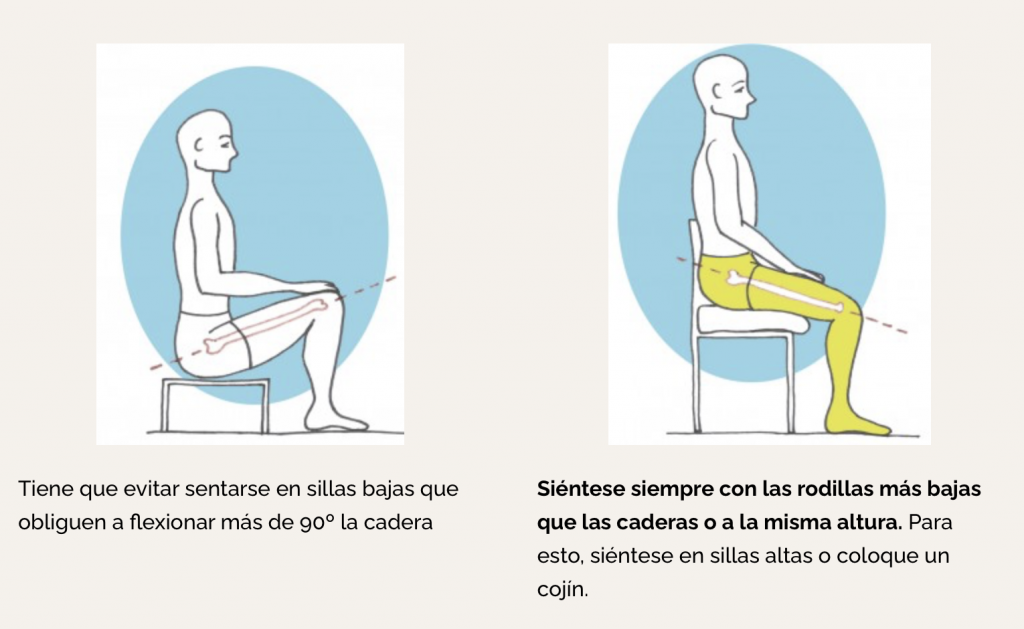
Durante las primeras 6 semanas deberá evitar posiciones de riesgo de luxación; o sea, que la nueva cabeza del fémur se salga de aquel recipiente que colocamos en la pelvis. Estas precauciones ha de aplicarlas en todas las situaciones, incluso cuando está sentado y cuando se acuesta o se levanta de la cama.
Es muy importante no realizar FLEXIÓN + ADDUCCIÓN + ROTACIÓN INTERNA de la cadera operada:
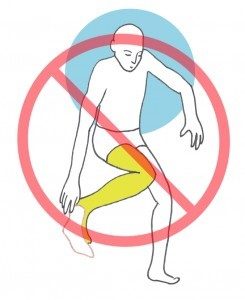
Hay movimientos básicos que debe evitar:
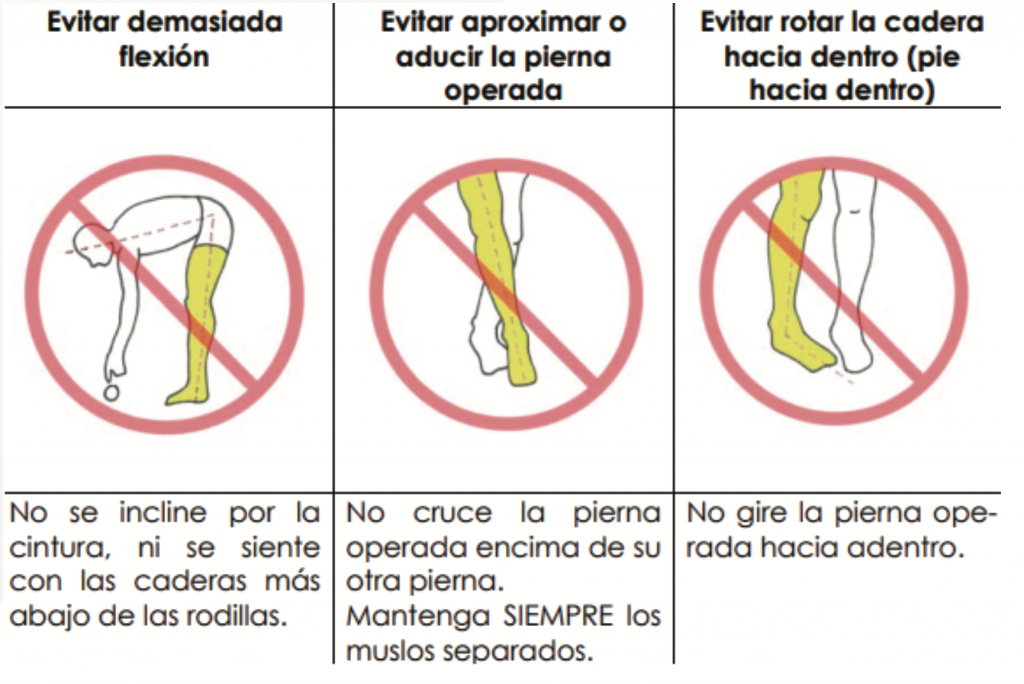
1- No flexione excesivamente la cadera operada. No se incline demasiado hacia delante cuando esté sentado, ni levante mucho la rodilla hacia el pecho. A la hora de sentarse y levantarse, tanto de una silla como del retrete, ponga el pie de la pierna operada mirando hacia fuera.
2- No cruce las piernas. Mantenga siempre la pierna operada hacia fuera de la línea media del cuerpo.
3- No gire la pierna operada hacia dentro. Ni tampoco gire su cuerpo sobre su pierna, por ejemplo tratando de alcanzar algún objeto estirando su cuerpo.
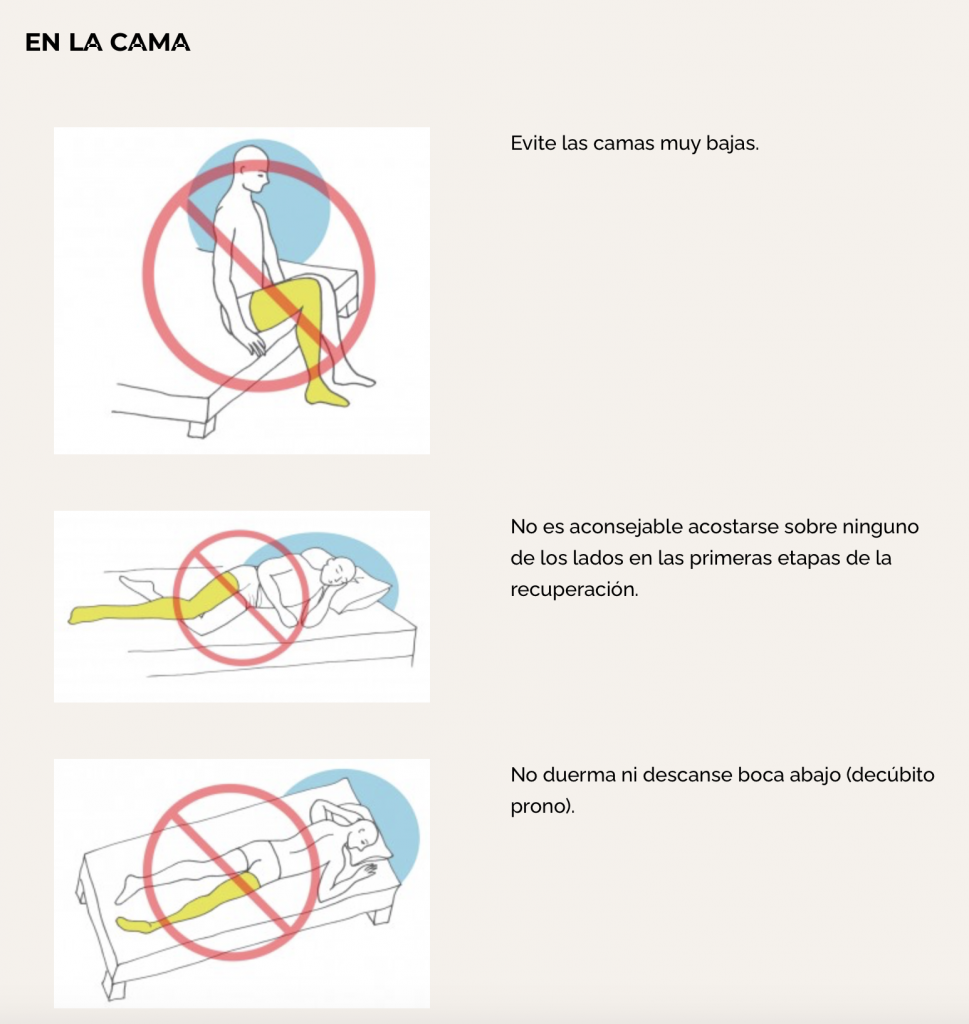
4- No es aconsejable acostarse en la cama sobre ningún lado los primeros días después de la operación. Sin embargo, se puede permitir girar sobre el lado operado con la ayuda de las enfermeras para realizar el aseo personal y, más adelante dormir del lado sano, si lo desea, pero con una almohada entre las piernas.
¿Cuándo se vuelve a la normalidad?
Al alta deberá realizar ejercicios de fisioterapia dirigida a potenciar la musculatura y a retirar progresivamente el andador o las muletas. Eso suele suceder a las 4-6 semanas.
A partir de los 1 ó 2 meses, según el caso, ya puede:
- conducir el coche, dependiendo de qué pierna sea la afectada
- empezar a hacer las labores de la casa de forma progresiva; evite estar mucho de pie
- mantener relaciones sexuales (con cuidado)
- retomar sus aficiones: pasear, bicicleta, cuidar el jardín, bailar, jugar a la petanca, nadar… Evite deportes de impacto (correr o saltar), para prolongar la vida útil de su prótesis.
Tras la intervención deberá realizar controles en la consulta de su traumatólogo con cierta periodicidad, algunos de ellos con radiografías. Este seguimiento evitará posibles problemas a largo plazo.
El Dr. Delgado y su equipo atesoran una larga experiencia en este tipo de cirugías, realizadas tanto a pacientes nacionales como del resto de Europa y Rusia.
… y recuerde, ante cualquier duda, consulte con su traumatólogo.
AVISO: Los contenidos de este documento son para su información y no sustituyen en ningún momento el consejo de su médico. Recomendamos siempre la consulta con el especialista y no nos hacemos responsables de problemas derivados de malinterpretaciones del contenido de este documento.
© Dr. Eduardo J. DELGADO TORNÉ. 2023









 C/ Santa María Rosa Molas, 40
C/ Santa María Rosa Molas, 40

 DELGADOTRAUMA
DELGADOTRAUMA @delgadotrauma
@delgadotrauma