EPICONDILITIS
(CODO DE TENISTA)
¿Qué es la epicondilitis?
La epicondilitis, también conocida con el nombre de codo del tenista (tennis elbow), es una lesión bastante común causada por sobreuso excesivo en el codo. Recibe su nombre debido a que los jugadores de tenis son particularmente propensos a la lesión.
Pero otros muchos deportes pueden producirla: pádel, hockey, balonmano, baloncesto, bicicleta, uso de una máquina elíptica y muchos más… Todo aquello que conlleva uso repetido del miembro superior puede causarlo, sea con deporte o no. El uso, mejor dicho abuso, de ordenador (teclado y ratón), trabajos manuales que requieran fuerza y movimientos repetitivos, también provocan epicondilitis.
La epicondilitis, es una enfermedad o lesión caracterizada por dolor en la cara externa del codo, en la región del epicóndilo, eminencia ósea que se encuentra en la parte lateral y externa de la zona inferior del húmero. Está provocada por movimientos repetitivos de extensión de la muñeca y supinación del antebrazo, lo que ocasiona microroturas fibrilares y reparación inadecuada a nivel de los tendones de los músculos que se insertan en dicha región, principalmente del tendón del músculo extensor radial corto del carpo. Hay que diferenciarla de la epitrocleítis, también llamada epicondilitis medial o codo de golfista, en la que el dolor se localiza en la porción interna del codo.
Causas de epicondilitis.
La epicondilitis es causada por la contracción de los músculos del antebrazo en repetidas ocasiones, un movimiento que se puede realizar en muchos deportes y en muchas situaciones de la vida diaria. Es una patología muy relacionada también con profesiones que requieran este movimiento, así es en pintores, fontaneros, administrativos, informáticos, personal sanitario, carniceros, pescaderos …
Con esto queremos dejar claro que no es sólo el deporte lo que la provoca, ni mucho menos, con lo cual no hay que cuidar y tratar solamente la patología en este apartado, sino a lo largo del día, sea cual sea la actividad que realicemos.
Síntomas de la epicondilitis.
El dolor en el codo es una de las primeras señales que te indican que puedas tener una epicondilitis. Suele ser un dolor fuerte, agudo. Este dolor generalmente empeora con el tiempo y se extenderá a lo largo del antebrazo, desde el codo hasta la muñeca. En muchos casos, el dolor se intensifica cuando realizamos el gesto del agarre, como cuando se abre una puerta o darle la mano a alguien, elevar una silla, coger una plancha o plato pesado, abrir un bote …
También suele asociar pérdida de fuerza al sujetar objetos, esto unido al dolor descrito.
Diagnóstico.
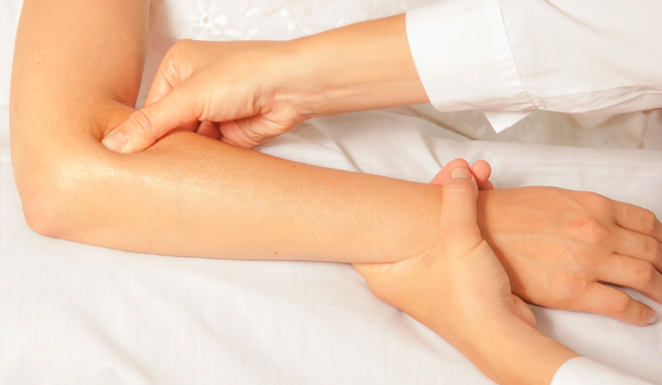
Es fundamentalmente clínico, esto es, lo realiza el traumatólogo mediante exploración del codo. Salvo en casos muy avanzados, las pruebas de imagen como la ecografía o la resonancia magnética, no revelan ninguna alteración estructural, dando resultados normales.
Tratamiento.
Aproximadamente el 95% de las personas con epicondilitis pueden ser tratadas sin necesidad de cirugía, es decir, mediante tratamiento conservador.
TRATAMIENTO CONSERVADOR:
Se basa en 3 pilares fundamentales que deben llevarse a cabo de forma simultánea para conseguir el éxito:
- Reposo relativo: debe evitarse cualquier gesto, maniobra o postura que reproduzca el dolor, ya sea en el ámbito deportivo como en las actividades de la vida diaria.En este punto se recomienda el uso de cinchas de epicondilitis para relajar la tensión acumulada en la zona de la lesión.
- Frío local: en las fases agudas y después de realizar algún esfuerzo, aplicar hielo sobre la zona dolorida ejerce un buen efecto antiinflamatorio.
- Anti-inflamatorios: se aconseja su uso durante al menos 2 semanas en la fase aguda.
Si este tratamiento inicial no es suficiente, puede ser necesario recurrir a:
- Fisioterapia: la realización de ciertos ejercicios (fundamentalmente de estiramiento y fortalecimiento) y otras técnicas son muy útiles en la recuperación.
- Infiltraciones: la inyección local de corticoides junto con anestésico local ejerce un gran efecto antiinflamatorio que, en ocasiones, puede ser definitivo. No se recomiendan más de 3 infiltraciones de corticoides en la misma zona, ya que el efecto de este fármaco puede tornarse negativo (rotura de tendón).
En la actualidad, un nuevo tipo de infiltraciones está logrando mejores resultados sin ningún efecto negativo: los factores de crecimiento plaquetario (plasma rico en plaquetas o PRP). Se trata de una fracción de la sangre del propio paciente con potencial reparador. Supone un tratamiento biológico, no químico. De un modo similar, las infiltraciones de colágeno carecen de efectos secundarios y ayudan a las fibras de los tendones inflamados a reorganizarse.
TRATAMIENTO QUIRÚRGICO:
Son pocos los casos que terminan en cirugía pero si todo lo anteriormente expuesto no logra la mejoría tras aproximadamente 9-12 meses, la última opción puede ser la cirugía para tratar la patología.
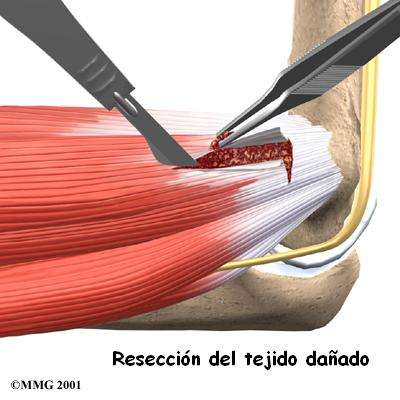
Dependiendo de su caso específico, el traumatólogo puede recomendar la cirugía abierta, con una incisión en la zona y excisión de la zona fibrosada del tendón del extensor carpi radialis brevis (ECRB) y cruentación de su inserción ósea.
… y recuerde, ante cualquier duda, consulte con su traumatólogo.
AVISO: Los contenidos de este documento son para su información y no sustituyen en ningún momento el consejo de su médico. Recomendamos siempre la consulta con el especialista y no nos hacemos responsables de problemas derivados de malinterpretaciones del contenido de este documento.
© Dr. Eduardo J. DELGADO TORNÉ.2018








 C/ Santa María Rosa Molas, 40
C/ Santa María Rosa Molas, 40

 DELGADOTRAUMA
DELGADOTRAUMA @delgadotrauma
@delgadotrauma